
Se denomina síndrome
metabólico a la
conjunción de varias enfermedades o factores de riesgo en un mismo
individuo que aumentan el riesgo de padecer una enfermedad
cardiovascular o diabetes mellitus. En los Estados Unidos de acuerdo con la definición de
Síndrome metabólico hecha por la
NCEP, alrededor del 25% de la población mayor de 20 años
padece este síndrome.
Respecto
de los perfiles de la edad de los candidatos a padecer de síndrome metabólico,
éste ha ido bajando de forma dramática. Si antes se hablaba de pacientes que
bordeaban los 50 años, ahora el grupo de riesgo está situado en torno a los 35
años, esto es debido a que desde etapas muy tempranas de la vida, las personas
tienen malos hábitos de alimentación y escaso ejercicio físico.
En
la actualidad hay dos grandes definiciones de síndrome metabólico
proporcionados por la Federación Internacional de Diabetes (IDF) y la
revisión del National Cholesterol Education Program (NCEP), respectivamente,
aunque ambas son muy similares. La
IDF excluye cualquier individuo sin un incremento del
diámetro de la cintura, mientras que en la definición de la NCEP el padecimiento puede
ser diagnosticado con base a otros criterios. Por otra parte, otra de las
diferencias es el uso de puntos en específico para la medición del diámetro de
la cintura por parte de la IDF,
mientras que la NCEP
no utiliza estos puntos en específico.


Podemos
considerar componentes del denominado síndrome metabólico: la obesidad
abdominal, la dislipemia aterogénica, la presión arterial elevada, la
resistencia a la insulina o intolerancia a la glucosa, estados proinflamatorios y estados protrombóticos.
Teniendo
en cuenta todo esto, nosotros vamos a centrar nuestra atención en tres
enfermedades o factores de riesgo para hablar de síndrome metabólico: la
obesidad, la hipertensión, la hiperlipemia e hipercolesterolemia.
La obesidad declarada recientemente
como enfermedad epidémica, está condicionada por los cambios medioambientales
que propician comer en exceso y un tipo de vida cada vez más sedentario sobre
la base del menor esfuerzo físico requerido en el trabajo por la ayuda de las
máquinas, en el transporte por el uso de coche o cualquier otro tipo de medio
mecánico, en la actividad diaria propiciado por la mecanización de la actividad
cotidiana en el hogar (electrodomésticos, portero automático, mando electrónico
para todo) y en las comunicaciones (teléfono inalámbrico, teléfono móvil).
A
ello hay que sumar una tendencia cada vez mayor hacia el ocio sedentario que
afecta principalmente a los grupos más vulnerables como la infancia, la
adolescencia, las mujeres y los ancianos, caracterizado por estar sentado
viendo la televisión durante muchas horas, jugar con el ordenador o videojuegos
en detrimento de paseos, bailes, o cualquier otra actividad deportiva.
El ejercicio físico independientemente del
efecto sobre el peso corporal: - Disminuye la morbimortalidad general.
- Mejora la utilización de la glucosa y disminuye sus niveles en sangre.
- Disminuye la tensión arterial.
- Disminuyen las grasas en sangre.
- Disminuye el riesgo de padecer enfermedades cardiovasculares.
- Mejora la función cardio respiratoria.
- Mejora la autoestima y el bienestar psicológico.
- Ayuda a mantener la masa muscular fuerza, flexibilidad y resistencia física.
Sabemos
que el ejercicio por si solo no sirve para adelgazar, pero ayuda a mantener el
peso tanto en personas que nunca han sido obesas como en las que lo han sido y
han conseguido adelgazar, porque reduce la pérdida de músculo que se produce
tras las dietas de adelgazamiento que es la responsable de la reducción del
metabolismo en reposo, responsable en parte de la recuperación del peso perdido
post dieta.
El
ejercicio debe entenderse como la suma de la actividad física cotidiana y del
ejercicio programado o deporte. Siempre debe considerarse como una actividad
social, agradable y divertida que ayuda a mantener la salud física y mental.
El
siguiente cuadro en inglés resume los principales efectos del sedentarismo contra
los cuales intentamos luchar con la actividad física.

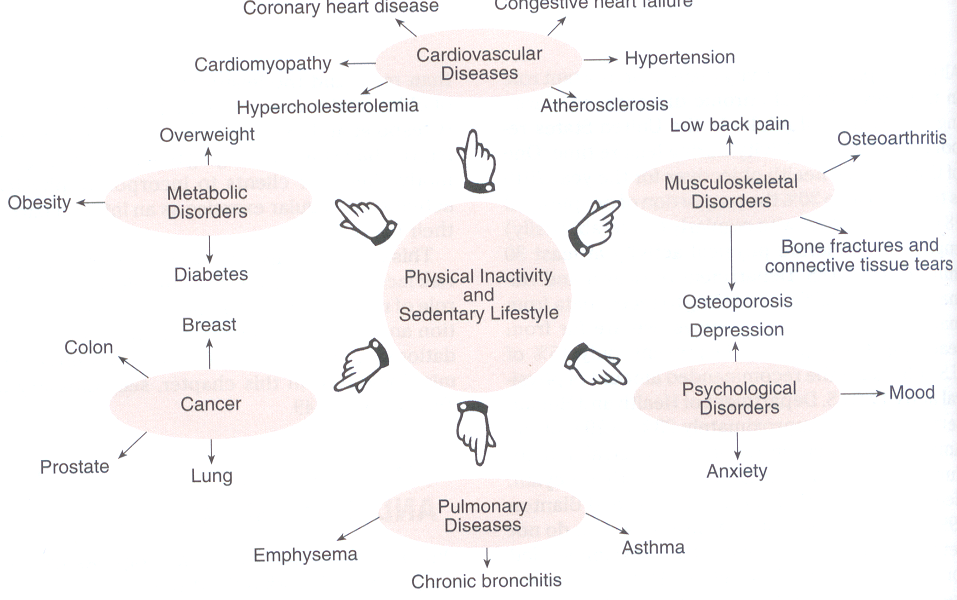
La
obesidad se define como un exceso de tejido adiposo,
que acompaña a un aumento del peso corporal, con respecto a lo que
correspondería según el peso, la talla y la edad de una persona determinada.
Actualmente, la obesidad está considerada como la epidemia del siglo XXI, la
importancia de esta enfermedad radica en la afectación de un amplio rango de
edades que abarca desde la infancia hasta la etapa adulta, por ello es
necesario un diagnostico precoz e incluso un tratamiento preventivo desde
edades muy tempranas.
La
obesidad constituye una de las alteraciones metabólicas de mayor repercusión no
sólo desde el punto de vista sanitario, sino también desde el ámbito psicológico,
social y económico.
El
rápido aumento de la prevalencia de obesidad tanto en países
industrializados
como en países en vías de desarrollo, indica que un alto porcentaje de
la
población vive en una condición que con lleva un desequilibrio
energético y
constituye una grave amenaza para la salud pública debido al aumento del
riesgo
de enfermedades asociadas (diabetes, hipertensión, enfermedades
inmunológicas) y por el coste sanitario derivado en el que el estilo de
vida (hábitos dietéticos inadecuados y sedentarismo) está implicado. Por
esta razón, se le considera responsable directo o indirecto de casi una
cuarta parte de las
muertes que se producen hoy en día.
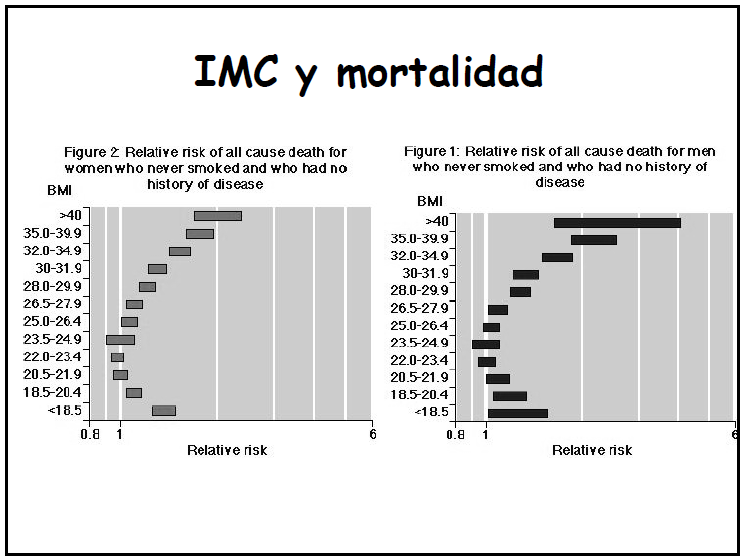
La Internacional Obesity
Task Force define la obesidad a partir del BMI (índice de masa corporal) que
consiste en una forma fácil y fiable (a partir del peso y la talla del
individuo) de proporcionar una estimación de la adiposidad. La Internacional Obesity
Task Force considera un adulto obeso a aquella persona con un BMI mayor de 30,
mientras que el sobrepeso lo considera a partir de un BMI entre 25-30. Si el
individuo se encuentra en edades comprendidas entre 2-20 años, el sobrepeso o
la obesidad viene definido mediante percentiles considerándose la obesidad a
partir del percentil 95 y el sobrepeso en percentiles 85-95.

La
composición corporal es un componente clave para controlar el riesgo de ciertas
enfermedades. Un exceso en el porcentaje
de grasa corporal se relaciona con enfermedades cardiovasculares: hipertensión,
diabetes tipo II, enfermedades pulmonares, osteoartrosis y ciertos tipos de
cáncer. Sin embargo, un nivel muy bajo de porcentaje de grasa corporal conlleva
un riesgo de disminución fisiológica en la salud debido a que los lípidos son
necesarios para ciertas funciones como la formación de la membrana celular
(fosfolípidos), el transporte de ciertas vitaminas (vitaminas liposolubles), el
correcto funcionamiento del sistema nervioso, el ciclo menstrual, el sistema
reproductor, el crecimiento y la maduración durante la pubertad, entre otros.
Los
niveles normales en tanto porciento de grasa para sujetos sanos oscilan entre
el 15 % para hombres y el 23 % para mujeres.

El
número de adipocitos de un sujeto adulto queda determinado en los años de
crecimiento. Aumenta rápidamente en los primeros años de vida, y nuevamente
durante la pubertad, y pertenece relativamente invariable durante la edad adulta
(Hirsch y Knittle, 1970). La obesidad de los hombres se denomina androide y la de las mujeres senoide.
Durante
la infancia el número de adipocitos
aumenta principalmente por hiperplaxia (aumenta el número de células). Es
la denominada “obesidad del niño”. Un
sujeto normal tiene entre 25-30 billones de adipocitos, mientras que un obeso
puede alcanzar los 42-106 billones (Hirsch, 1971).
En
los adultos, el aumento del tejido graso se produce por la hipertrofia (
aumento del grosor de los adipocitos).
Los
adipocitos se almacenan en el tejido adiposo. El tamaño de las células adiposas
de las personas obesas es, como promedio, un cuarenta por ciento superior que
el de las personas normales. La dieta y el ejercicio resultan efectivos para
reducir el tamaño de los adipocitos, pero no su numero en adultos adultos
(Hirsch, 1971).
La prevención de la obesidad debe basarse en el control estrecho de la
ingesta en la dieta y el consumo de energía, especialmente durante la
adolescencia. La causa principal del exceso peso y obesidad es un desequilibrio
energético en el cuerpo. Existe un equilibrio cuando la ingestión calórica
iguala al consumo. Se crea un equilibrio positivo cuando la ingestión sobrepasa
al consumo (determinado por el ritmo
metabólico reposo más el nivel de actividad). Por cada 3.500 Kcal. de energía
acumulada en exceso se acumulan 453,6
g. Lo cual nos dice que un exceso de 7000 Kcal producirá
una acumulación de casi 1 kg
(907,2 g)
de grasa en el cuerpo. Una dieta inadecuada, comer con exceso, alteraciones
hormonales y la inactividad física pueden crear un equilibrio energético
pasivo, lo cual conduce irremediablemente a un excesivo aumento de peso y a la
obesidad.
Solo
en un número pequeño de casos uno de cada mil, la obesidad es causada por
desequilibrios hormonales (Sharkey, 1990).
También podemos hablar de factores genéticos para la obesidad, ya que tan
sólo un 10 % de niños con padres de peso
normal son obesos (Mayer, 1968). La posibilidad de ser obeso aumenta un 40-80 %
respectivamente si uno de los dos padres son obesos.
Por
último, hemos de hablar de factores psicológicos, comer en exceso y de forma
compulsiva pueden ser mecanismos de defensa o formas con los que el individuo
hace frente a la ansiedad, la tensión, el aburrimiento y la soledad. (Terheun,
1981).
Las recomendaciones de prescripción de
ejercicio según la ACSM
para sujetos obesos son las siguientes:
Programas recomendados para perder peso
(entendido como peso graso) según la
ACSM:
La estrategia óptima para que las personas
pierdan tejido graso consiste en la combinación de una restricción calórica
moderada con ejercicios aeróbicos practicados con regularidad y evitando
cualquier deficiencia nutricional. Un programa para perder peso es bueno cuando
implica los siguientes criterios:

Por último,
hemos de reseñar algunas conclusiones que hemos sacado de la revisión de
algunos artículos científicos de relevancia y consideramos importantes:

La tensión arterial es una medida de fuerza o
presión ejercida por la sangre sobre las arterias. La tensión más alta (TA
sistólica) refleja la tensión en las arterias durante el movimiento sistólico
del corazón, cuando la contracción del miocardio fuerza a un gran volumen de
sangre a salir hacia las arterias. A continuación de la sístole, las arterias
se encogen y la tensión cae durante la diástole, o fase de llenado del corazón.
La TA sistólica en
reposo varía generalmente entre 110 y 140 mmHg, y la diastólica entre 60 y 80
mmHg. Por lo general, no se clasifica a un individuo como hipertenso a menos
que su TA permanezca elevada en los dos casos.
Cuando
la presión sistólica en reposo llega hasta 250-300 mmHg, la presión diastólica
puede también elevarse por encima de 90 mmHg. Esta presión tan alta se denomina
hipertensión. Esta presión impone una carga crónica excesiva sobre el
funcionamiento normal del sistema CV. Si se eleva por encima de 160 mmHg el
riesgo de padecer alguna CHD es 4 veces superior, 6 veces si la diastólica
excede de 95 mmHg. La presión arterial es igual al gasto cardiaco por la
resistencia periférica. Por tanto hipertensión arterial es igual al aumento del
gasto cardiaco y/o aumento de la resistencia periférica.
La hipertensión
está presente en proporciones epidémicas en los adultos de sociedades
industrializadas y se relaciona con un aumento en el riesgo de desarrollar
numerosas patologías cardiovasculares. Hay un debate continuo sobre la eficacia
de terapia farmacológica agresiva en individuos que presentan aumentos en la
presión sanguínea de leves a moderados.
Esto ha conducido a
la búsqueda de terapias no farmacológicas tales como la práctica de ejercicios.
La evidencia disponible indica que el entrenamiento de ejercicios de
resistencia en aquellos individuos con un alto riesgo de desarrollar
hipertensión reducirá la elevación de la presión sanguínea que se presenta con
el tiempo. Por lo tanto, la posición del American College of Sports Medicine es
que se recomienda el entrenamiento de ejercicios de resistencia como una
estrategia no farmacológica para reducir la incidencia de hipertensión en
individuos susceptibles. Un gran número de estudios señala que el entrenamiento
de ejercicios de resistencia causará una reducción promedio de 10 mm Hg tanto en la presión
sanguínea sistólica como en la diastólica en individuos con hipertensión
esencial leve (presión sanguínea 140-180/90-105 mm Hg). El entrenamiento de ejercicios de resistencia
también ayuda a mejorar otros factores de riesgo de enfermedad cardiovascular
en individuos hipertensos. Aparentemente, el entrenamiento de ejercicios de
resistencia, incluso ayuda a disminuir la presión sanguínea en pacientes con
hipertensión secundaria debido a disfunción renal.
Las
recomendaciones según la ACSM
para sujetos hipertensos son las siguientes:

Por lo tanto, parece razonable recomendar ejercicio como estrategia de tratamiento inicial para aquellas personas con hipertensión esencial de leve a moderada. La eficacia del programa de ejercicios del paciente debe evaluarse con un período de seguimiento; al mismo tiempo, deben aplicarse terapias de acuerdo a la presión sanguínea del paciente y los factores de riesgo para enfermedad de las arterias coronarias. Las personas con aumentos más evidentes en la presión sanguínea (> 180/105 mm Hg) deben incorporar el entrenamiento de ejercicios de resistencia a su régimen solamente después de haber comenzado con la terapia farmacológica. El entrenamiento con ejercicios de fuerza no se recomiendan como la única forma de reducir la presión sanguínea en personas hipertensas. Se recomienda cuando se incluye como parte de un programa de acondicionamiento físico completo, como por ejemplo el entrenamiento en circuito en conjunto con el entrenamiento de ejercicios de resistencia.Personas hipertensas, físicamente activas y con buena condición física tienen tasas de mortalidad bastante más bajas de mortalidad que las personas hipertensas, sedentarias y desacondicionadas.
La evaluación
durante el ejercicio no se realiza para identificar a las personas normotensas
que presentan una elevación drástica en la presión arterial como respuesta al
ejercicio y que podrían estar en alto riesgo de desarrollar hipertensión en el
futuro. No obstante, si los resultados de las evaluaciones se encuentran
disponibles, se pueden utilizar para proporcionar indicaciones sobre la
estratificación del riesgo y la necesidad de un estilo de vida apropiado para
disminuir este riesgo.

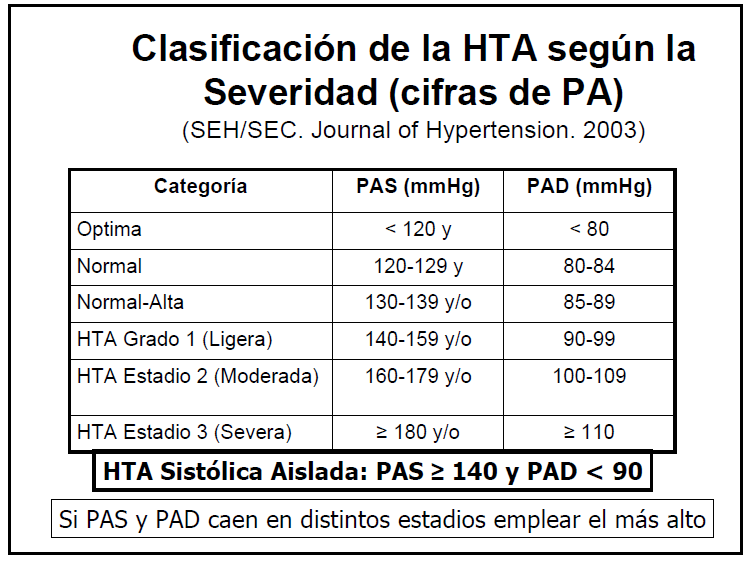

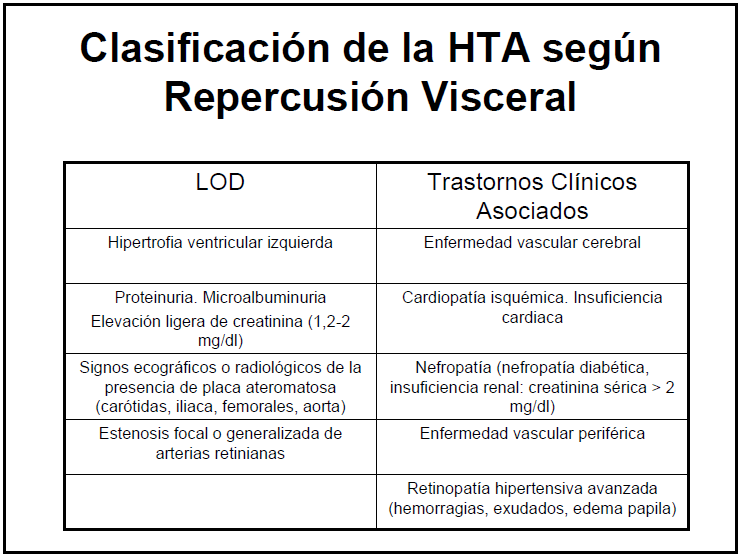


Prevalencia de hipertensión arterial en España por sexo y edad:

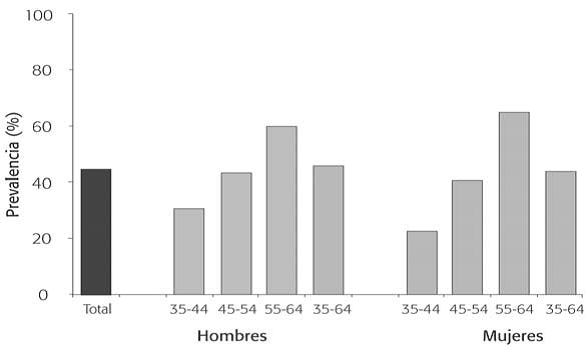
HTA: (presión arterial ≥140/90 mmHg o en tratamiento farmacológico antihipertensivo).
Informe SEA 2003
Villar F et al. Las Enfermedades Cardiovasculares y sus Factores de Riesgo en España: Hechos y cifras. SEA 2003.
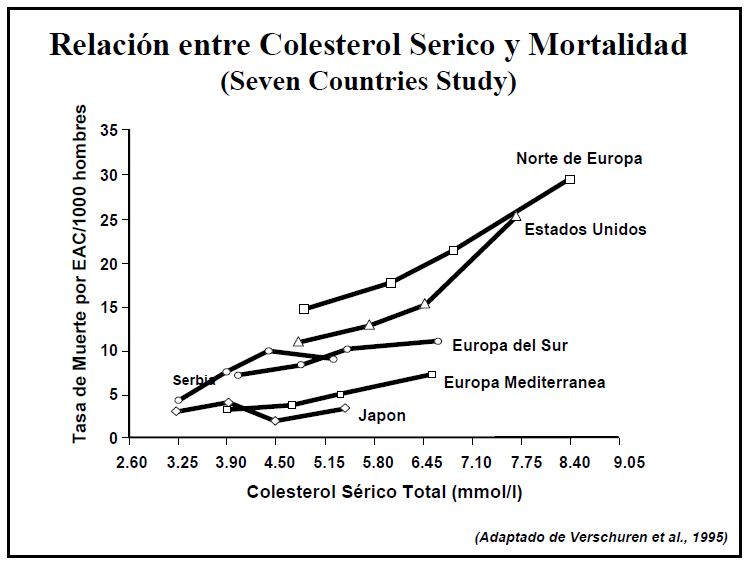
Lípidos sanguíneos: El
incremento en los niveles de colesterol, lipoproteínas de baja densidad
(LDL por sus siglas en inglés) y la reducción en los niveles de colesterol,
lipoproteínas de alta densidad (HDL por sus siglas en inglés) son factores que
estimulan el desarrollo de la coronariopatía o enfermedad de las arterias
coronarias. Estudios recientes también demuestran la importancia de modificar
estas lipoproteínas en la prevención de la coronariopatía secundaria. Un
meta-análisis de ocho pruebas clínicas de reducción del colesterol en
sobrevivientes de infarto al miocardio que se llevaron a cabo entre 1965 y 1988
demostraron una disminución del 16% en los infartos mortales al miocardio y una
reducción del 25% en los infartos no mortales al miocardio en el grupo en tratamiento.
En tres de estos estudios, el tratamiento del colesterol consistió solamente de
una dieta y en cinco de estos estudios el tratamiento consistió de una dieta y
medicación. Sin embargo, ninguna de estas pruebas involucró directamente un
programa de rehabilitación con ejercicio. Además, con pocas excepciones, los
programas comprensivos de rehabilitación basados en ejercicio se ha examinado la relación de los
cambios en los lípidos y la supervivencia. Un meta-análisis de 15 informes
sobre el efecto de la práctica de ejercicio en pacientes de post-infarto de
miocardio ha mostrado reducciones significativas del colesterol total, del
colesterol LDL y de los triglicéridos, así como un aumento en el colesterol HDL
con la práctica del ejercicio.
Estos resultados sugieren que los programas
comprensivos de rehabilitación cardiaca que utilizan el ejercicio, las dietas y
los medicamentos, cuando son adecuados, alteran de forma positiva los lípidos y
el pronóstico de los pacientes.
Para que podamos hablar de hipercolesterolemia
tendremos en cuenta los siguientes parámetros:
Colesterol total > 200 mg/dl (5,2 mmol/l)
o HDL < 35 mg/dl (0,9 mmol/l).
Valor de LDL > 130 mg/dl (3,4 mmol/l) en
lugar del valor del colesterol total.
Si LDL está elevado, aunque el colesterol
total no lo esté, diremos que hay factores de riesgo. El colesterol puede ser
endógeno y exógeno.
HDL puede aumentar, incluso con altas cotas
de LDL.

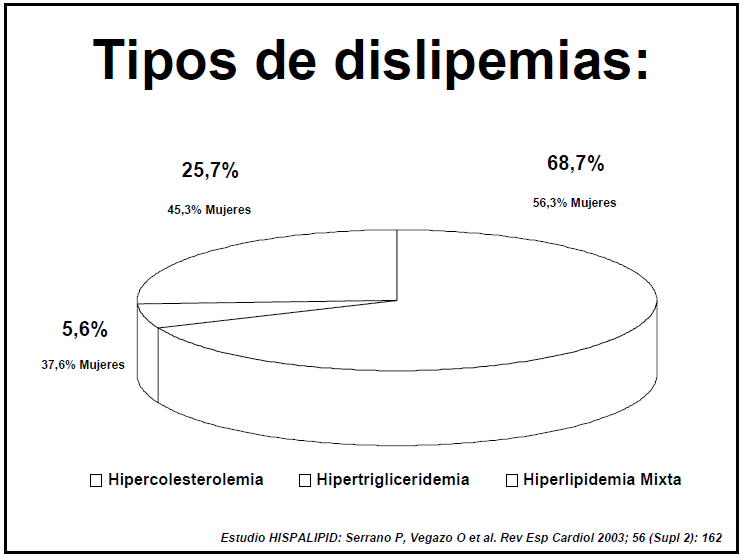


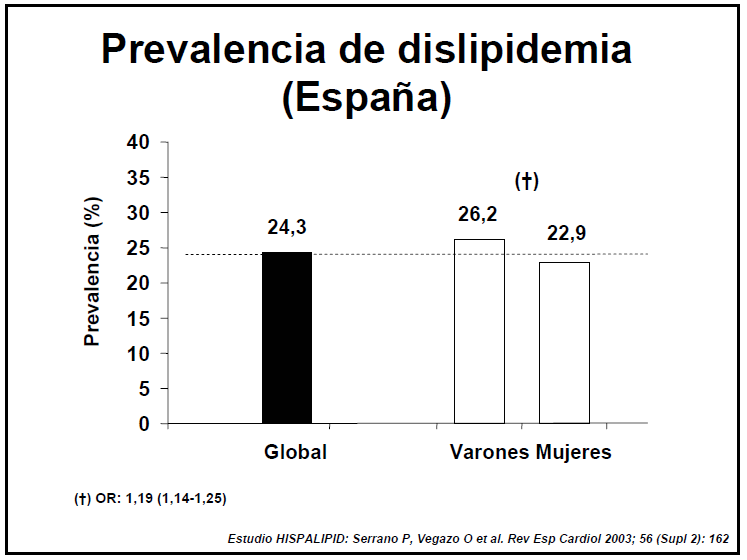
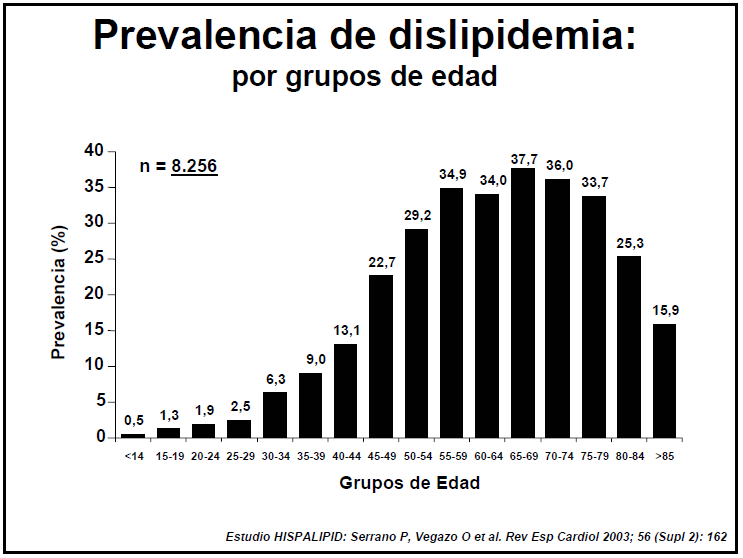
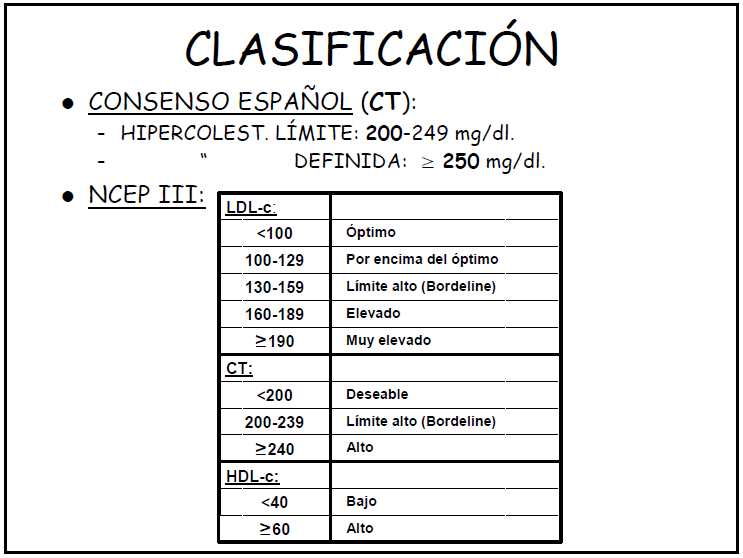
Realizando
una revisión bibliográfica de algunos artículos científicos relevantes sobre
la prescripción de ejercicios en esta
patología, podemos citar algunas conclusiones que hemos sacado:

Bibliografía:
Artículos
científicos hiperlipemia:
Hardman AE., Hudson
A., Jones PR., Norgan NG. (1989). Brisk walking and plasma high density
lipoprotein cholesterol concentration in previously sedentary women. British Medical Journal,
229, 1204-1205.
Wilmore, JH. (2001). Dose-response:
variation with age, sex, and health status. Medicine and science of sports
exercise.33(6),622-34.
Artículos científicos hipertensión:
Kelly, GA. y Kelly,
KS. (2000). Progressive resistance exercise and resting blood preasure: a
meta-analysis of randomised controlled trials. Hypertension. 35,838-843.
Hagberg, JM., Park,
JJ., Brown, MD. (2000). The role of exercise training in the treatment of
hypertension: an update. Sports Medicine. 30(3),193-206.
Artículos científicos obesidad:
Andersen, RE., Wadden, TA.,
Bartlett, SJ., Zemel, B., Verde, TJ., Franckowiak, SC. (1999). Effects of lifestyle
activity vs structured aerobic exercise in obese women: a randomized trial.
The Journal of American Medical Association.281(4), 335-40.
Pate,
RR., Pratt, M., Blair, SN., Haskell, WL., Macera, CA., Bouchard, C., Buchner,
D., Ettinger, W., Heath, GW., King, AC., (1995). Physical activity and
public health. A recommendation from the Centers for Disease Control and
Prevention and the American College of Sports Medicine. The Journal of
American Medical Association.273(5),402-7.
Libros:
American
College of Sports Medicine (2007). Manual ACSM para la
valoración y pescripción del ejercicio. Badalona: Paidotribo.
Woolf-May, K. (2008). Prescripción
de ejercicio: fundamentos fisiológicos. Barcelona: Elsevier.
José Antonio de Paz. Estratificación del Riesgo.Factores de Riesgo
cardiovascular. Procedimiento estandarizado para la identificación y
estratificación del nivel de riesgo. Máster Oficial en Actividad Física y Salud.
Recursos informáticos:
National
Cholesterol Education Program (NCEP)
The National Heart, Lung, and Blood Institute (NHLBI)
American Heart Association


 Physical Training and Sport
Physical Training and Sport